Mais do que a soma das partes: a etiologia da esquizofrenia
Em resumo
- O desenvolvimento da esquizofrenia envolve uma complexa interação entre fatores genéticos, ambientais e outros fatores de risco
- A descoberta de genes relacionados à esquizofrenia e de processos biológicos associados ao neurodesenvolvimento ainda não levou diretamente a nenhuma terapia nova.
- Um melhor entendimento da ligação entre fatores genéticos, ambientais e outros fatores de risco e as respectivas implicações em termos da biologia subjacente pode ser fundamental para o desenvolvimento de novas terapias e tratamentos personalizados.
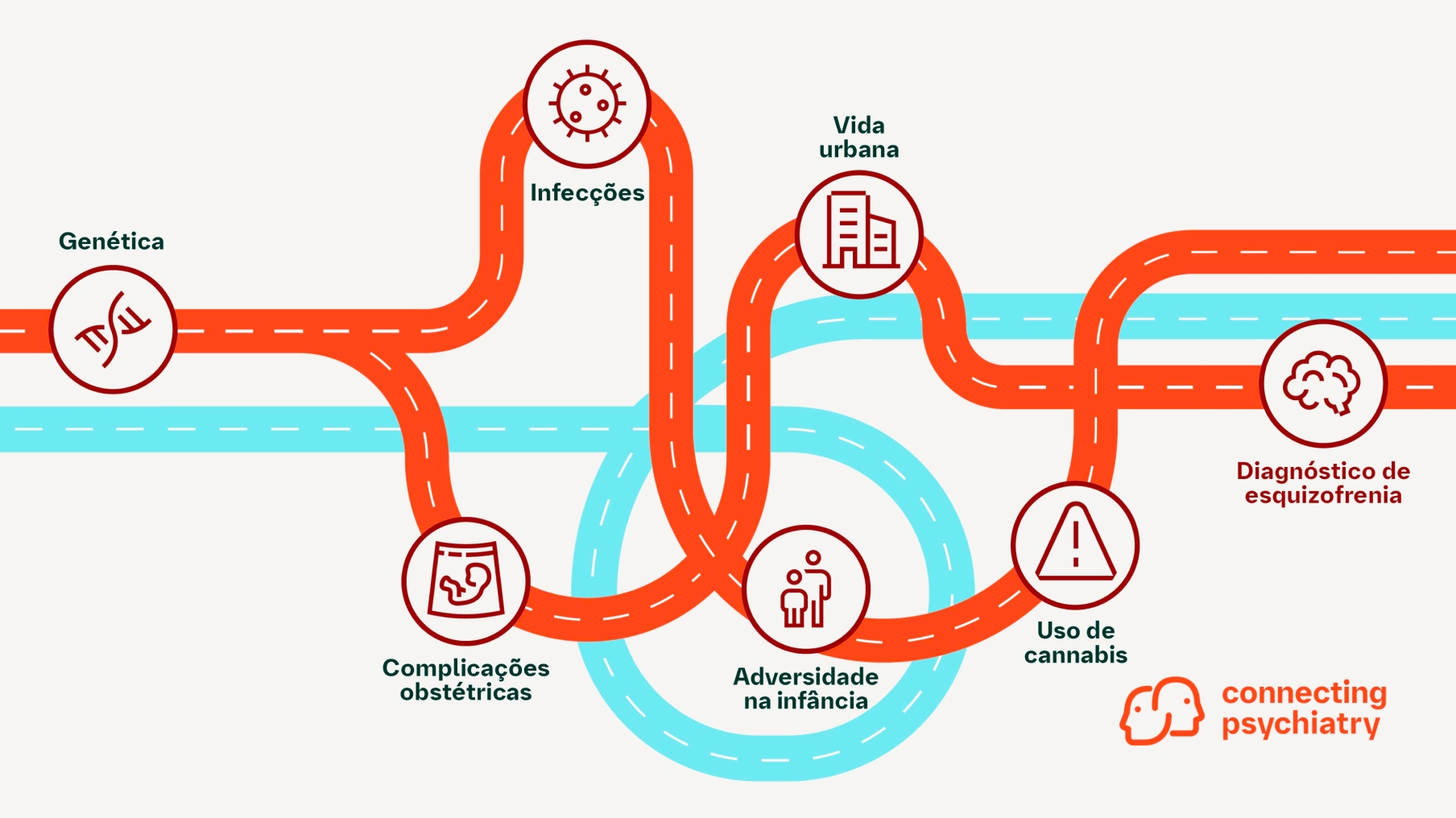
A esquizofrenia se desenvolve como resultado de interações entre fatores de risco genéticos, ambientais e fatores mais amplos, como vida urbana ou uso de drogas recreativas. Embora nenhum fator seja considerado mais importante do que outro, os médicos precisam de uma profunda avaliação da interação entre esses fatores para que possam avaliar melhor a vulnerabilidade do paciente à esquizofrenia e garantir apoio adequado.1,2
Começando com a genética
Um conjunto crescente de evidências tem definido um quadro complexo de genes relacionados à esquizofrenia. Estudos de associação genômica ampla, fruto de esforços de colaboração internacionais com extensos conjuntos de dados, identificaram até agora quase 300 loci relacionados à esquizofrenia.3‒6
Embora a compreensão das contribuições relativas desses muitos loci seja uma tarefa árdua, os grupos têm empregado novas abordagens multiômicas para enfrentar esse desafio. O uso dessas abordagens, aliado a uma melhor compreensão da função das regiões codificadoras de proteínas, tem revelado novas perspectivas sobre os mecanismos moleculares por trás da esquizofrenia.7
Os loci de risco genético identificados até então implicam processos biológicos relacionados ao neurodesenvolvimento da esquizofrenia.1 Além disso, as análises de transcrição têm demonstrado aumento da expressão de muitos desses alelos relacionados à esquizofrenia no córtex pré-frontal durante o desenvolvimento fetal médio inicial, bem como alterações adicionais na expressão genética durante a transição do final da infância para a adolescência.8
O impacto adicional do ambiente
Embora não se possa ignorar o impacto dos fatores de risco genéticos, é preciso considerá-los no contexto do ambiente do paciente. Já foram identificados vários fatores de risco não genéticos que podem contribuir para a esquizofrenia, tais como complicações obstétricas, infecções, vida urbana, adversidades na infância e uso de maconha.2
Vários grupos começaram a examinar os efeitos conjuntos de vários fatores ambientais, e novos dados fornecem evidências intrigantes de associações entre fatores de risco não genéticos e aspectos da função cerebral.2 Embora esteja provando ser um desafio complexo, o delineamento da associação entre fatores ambientais e função cerebral está começando a demonstrar que as síndromes psicóticas podem ser vistas como uma resposta de adaptação ao ambiente.9 A exposição a diferentes fatores, principalmente no início da vida, pode ter impacto no cérebro “social” em desenvolvimento. Portanto, isoladamente ou em combinação com fatores de risco genéticos, o ambiente do indivíduo desempenha um papel importante no risco de desenvolvimento de esquizofrenia.2,9
Fatores de risco ampliam ainda mais a suscetibilidade
Fatores genéticos e ambientais, obviamente, não são os únicos responsáveis pelas diferenças entre indivíduos. Em vez disso, as características surgem devido a uma interação complexa entre a genética, o ambiente e outros fatores de risco.10,11 Estes podem incluir nutrição, níveis de vitamina D perinatal, infecção com retrovírus endógenos humanos, tabagismo, quociente de inteligência e cognição social entre outros.10,11
O efeito desses fatores, embora individualmente fracos, pode ser cumulativamente significativo e ampliado por fatores genéticos e ambientais subjacentes e mais amplos. Se ocorrerem em períodos críticos de desenvolvimento, essas combinações poderão ter uma magnitude suficiente para promover o desenvolvimento da esquizofrenia.10 Esse fato, portanto, aumenta a possibilidade de aplicação de intervenções adequadas e direcionadas a quem corre maior risco, tendo como desafio a identificação suficientemente antecipada desses indivíduos ou grupos de modo a evitar o impacto cumulativo dos fatores de risco.
Juntar tudo para melhorar o atendimento ao paciente
Uma melhor compreensão do mecanismo neuropatológico subjacente da esquizofrenia em conjunto com uma melhor percepção do impacto do perfil de risco pode apoiar a identificação de novos alvos para o tratamento e desenvolvimento de medicamentos.1 Os avanços na fenotipagem pela biologia subjacente na esclerose múltipla fornecem um exemplo ambicioso de uma mudança em direção a tratamentos mais personalizados na área de terapias do sistema nervoso central.12
Leitura adicional
- Trubetskoy V, et al. Mapping genomic loci implicates genes and synaptic biology in schizophrenia. Nature 2022;604:502‒508.
Estudo de associação genômica ampla conduzido por uma extensa colaboração internacional que identificou 300 alelos associados ao risco de esquizofrenia. - van Os J, et al. The environment and schizophrenia. Nature 2010;468:203‒212.
Artigo de revisão que explora o impacto de fatores ambientais e adversidades no desenvolvimento do cérebro “social”.
Cite este artigo como The Etiology of Schizophrenia. Connecting Psychiatry. Publicado em maio de 2023. Acessado em [dia mês, ano]. [URL]
-
Smeland OB, et al. Nat Rev Neurol 2020;16:366‒379.
-
Stilo SA & Murray RM. Curr Psychiatry Rep 2019;21:100.
-
Schizophrenia Working Group of the Psychiatric Genomics Consortium. Nature 2014;511:421‒427.
-
Trubetskoy V, et al. Nature 2022;604:502‒508.
-
Lam M, et al. Nat Genet 2019;51:1670‒1678.
-
Dennison CA, et al. Schizophr Res 2020;217:4‒12.
-
He D, et al. Transl Psychiatry 2021;11:175.
-
Clifton NE, et al. Transl Psychiatry 2019;9:74.
-
van Os J, et al. Nature 2010;468:203‒212.
-
Davis J, et al. Neurosci Biobehav Rev 2016;65:185‒194.
-
Uher R & Zwicker A. World Psychiatry 2017;16:121–129.
-
Chitnis T & Prat A. Mult Scler 2020;26:522–532.
SC-US-75155
SC-CRP-13468
Abril de 2023
Conteúdo relacionado
Manual da esquizofrenia 1 de 3: Sintomas positivos da esquizofrenia
Cadastre-se agora para novos recursos
O recurso newsletter está atualmente disponível apenas para usuários nos Estados Unidos
*Campo obrigatório